Anatomie des reins
Les reins sont localisés dans la partie postérieure de l’abdomen, de part et d’autre de la colonne vertébrale sous les dernières côtes. Chaque rein mesure environ 11 cm de long et est relié à l’artère aorte et à la veine cave inférieure par l’artère et la veine rénale.
Le rein comporte deux régions distinctes, le cortex, où se trouvent les glomérules (rôle clé dans la filtration des déchets et la médullaire (essentiellement des tubules et vaisseaux).
Chaque rein est composé d’environ un million de néphrons (glomérule+tubule), dont le rôle est de filtrer les différentes substances contenues dans le sang pour ensuite réabsorber ce qui est encore utile en laissant les déchets s’éliminer par l’urine.
L’urine est donc générée par les reins, elle transite dans les uretères pour atteindre la vessie où elle est stockée puis éliminée lors d’une miction via l’urètre.
Fonctionnement : Le rein est un filtre

Les reins reçoivent le sang par les artères rénales et le font passer à travers des séries de tubes que l’on appelle les tubules rénaux où il est nettoyé de ses impuretés, puis le sang retourne vers la circulation générale par les veines rénales. Grâce à ce mécanisme, des éléments repartent dans les circulations, d’autres sont éliminés dans l’urine.
1-Les déchets sont éliminés par les reins
Quand les reins fonctionnent bien, les déchets sont constamment éliminés. En 24 heures, vos reins traitent environ 200 litres de fluide ! Durant ce processus, ils éliminent de nombreux déchets dont voici les principaux :
- l’urée,issue de la dégradation des protéines
- l’acide urique,produit par la dégradation des noyaux cellulaires (ou purines), des protéines apportées par l’alimentation et notamment les aliments tels que la viande blanche, la volaille, le gibier, le poisson, les asperges, les abats, les champignons et les moules ;
- la créatinine,qui est un déchet de la créatine, une protéine des muscles ; les sportifs en éliminent plus que les autres ;
- les additifs alimentaires chimiques, surtout présents dans les produits industriels transformés comme la charcuterie de supermarché, les pizzas, les biscuits, etc ; évitez, notamment, l’acide phosphorique (E338) et le phosphate de sodium (E339) néfastes pour les reins ;
- les pesticides,qui intoxiquent les reins et peuvent causer leur dysfonctionnement ;
- l’alcool,parce qu’il augmente le risque d’insuffisance rénale tout en élevant la tension artérielle ;
- les toxinesqui s’éliminent mieux si vous buvez suffisamment d’eau ;
- les résidus de médicamentsqui proviennent, par exemple, des analgésiques ou des antidouleurs comme l’aspirine ou les anti-inflammatoires non stéroïdiens (AINS), des molécules contre les maux d’estomac (IPP), de certains antihypertenseurs, de la chimiothérapie, etc…
- les métaux lourdscomme le cadmium que l’on retrouve dans le tabac ou le plomb.
Quand le rein fonctionne mal, les déchets s’accumulent dans le sang.
2-Garder l’équilibre
L’élimination d’autres éléments sera variable selon leur concentration dans le sang. Le rein permet de garder un équilibre hydroélectrolytique et acido-basique.
La quantité d’eau dans le sang doit permettre une concentration constante des éléments qui le compose, elle doit constituer un certain volume de sang (la volémie) et le rein participe à cet équilibre : par exemple, si on boit beaucoup d’eau, le volume des urines augmentera afin de maintenir une volémie constante.
Le rein peut aussi réguler la pression artérielle d’une personne en jouant sur la volémie ; c’est ainsi qu’il est parfois de faire baisser la tension artérielle d’une personne hypertendue en lui donnant des diurétiques qui la font uriner.
Le sang doit aussi avoir une osmolarité constante formant l’équilibre hydroélectrolytique où un taux constant d’ions (calcium, potassium, sodium, chlore…) par rapport à la quantité d’eau sera maintenu.
Quand la fonction rénale est atteinte, il peut apparaître un déséquilibre hydroélectrolytique ou acido-basique ; l’insuffisance rénale peut aussi être responsable d’une hypertension artérielle ou de la survenue d’oedèmes à cause de l’élimination insuffisante d’eau.
Le rein participe à la régulation de l’acidité du sang en éliminant soit des ions bicarbonates (HCO3-) si le sang est trop basique soit des ions hydrogènes (H+) s’il est trop acide. Quand la fonction rénale est déficiente, il apparaît un déséquilibre acido-basique.
3-Autres fonctions rénales
Régulation de la tension artérielle : le rein joue un rôle important dans la régulation de la pression artérielle :
- par la production d’hormones (rénine, bradykinines) qui entrainent une vasoconstriction ou une vasodilatation
- par la régulation de la bonne quantité d’eau et de sodium (ou sel) dans l’organisme.
L’hypertension artérielle est très fréquente dans les maladies rénales.
Sécrétion de vitamine D : le rein participe à la production de vitamine D active. La vitamine D joue un rôle important dans la minéralisation de l’os et le maintien d’un taux sanguin normal de calcium. Un manque de vitamine D est fréquent lorsqu’il existe une insuffisance rénale.
Sécrétion d’EPO : le rein produit une hormone appelée Epoïétine (ou EPO). L’EPO a pour fonction de stimuler la production d’hémoglobine et de globules rouges par la moelle osseuse. Un manque d’EPO est fréquent lorsqu’il existe une insuffisance rénale, responsable d’une anémie
Le Système cardio-vasculaire
– Anatomie du cœur :
Le cœur est un organe vital du corps humain, responsable du pompage du sang dans tout le système circulatoire. Voici une brève anatomie du cœur humain :
- Position et Taille: Le cœur est situé dans la cavité thoracique, légèrement incliné vers la gauche, entre les poumons. Il est d’environ la taille d’un poing fermé chez un adulte moyen.
- Structure externe :
– Le cœur est enveloppé dans un sac appelé le péricarde, qui le protège et le maintient en place.
– Il est divisé en deux parties principales : l’atrium (ou oreillette) et le ventricule.
– L’atrium droit et le ventricule droit forment la partie droite du cœur, tandis que l’atrium gauche et le ventricule gauche forment la partie gauche.
- Chambres du Cœur :
– Les oreillettes (ou atriums) sont les chambres supérieures du cœur, qui reçoivent le sang des veines.
-Les ventricules sont les chambres inférieures du cœur, responsables de pomper le sang vers les artères.
- Valvules:
– Entre les oreillettes et les ventricules, il y a des valves (valvules) qui empêchent le reflux sanguin. Les valves principales sont la valve tricuspide (entre l’atrium droit et le ventricule droit) et la valve mitrale (entre l’atrium gauche et le ventricule gauche).
- Artères coronaires :
Ces artères fournissent au cœur le sang oxygéné dont il a besoin pour fonctionner. Elles s’enroulent autour de la surface du cœur.
- Circulation sanguine :
– Le sang pauvre en oxygène est pompé par le ventricule droit vers les poumons pour être oxygéné.
– Le sang oxygéné retourne ensuite à l’atrium gauche et est pompé par le ventricule gauche dans tout le corps à travers l’aorte, pour fournir de l’oxygène et des nutriments aux tissus.
-Fonction :
– Le cœur agit comme une pompe musculaire, se contractant et se relaxant de manière rythmique pour propulser le sang à travers le corps.
– Le rythme cardiaque est régulé par un système électrique interne qui génère des impulsions électriques pour coordonner les battements cardiaques.
En résumé, le cœur est un organe vital qui assure la circulation continue du sang dans tout le corps, fournissant ainsi l’oxygène et les nutriments nécessaires aux tissus et organes.

Physiopathologie
Le syndrome cardio-rénal :
Les maladies cardiaques et rénales sont fréquentes chez les patients admis à l’hôpital, et elles coexistent dans un nombre important de cas. Les interactions entre le système cardiovasculaire et le rein sont bien documentées depuis de nombreuses années et ont conduit à la description du syndrome cardio-rénal (SCR).
Le syndrome cardio-rénal (SCR) se réfère à tout désordre cardiaque et rénal par lequel un dysfonctionnement aigu ou chronique dans un organe peut induire un dysfonctionnement aigu ou chronique dans l’autre. En 2008, l’Acute Dialysis Quality Group (ADQG) a proposé une définition et une classification consensuelles du syndrome cardio-rénal.
Le terme de « syndrome cardio-rénal » englobe cinq sous-types, comme décrits par l’ADQG, qui reflètent différentes interactions entre les systèmes cardiovasculaire et rénal. Ces sous-types sont définis en fonction de la nature et de la sévérité des dysfonctionnements cardiaques et rénaux, ainsi que de la chronologie de leur apparition et de leur évolution.
En résumé, le syndrome cardio-rénal représente un spectre de troubles où les dysfonctionnements cardiaques et rénaux interagissent et s’influencent mutuellement, et il est important de reconnaître ces interactions pour une prise en charge optimale des patients présentant des affections cardiovasculaires et rénales.
Les syndromes cardio-rénaux sont des affections médicales qui impliquent une interaction complexe entre le cœur et les reins. Dans ces conditions, toute altération dans l’une de ces deux fonctions peut avoir des répercussions néfastes sur l’autre. Ces syndromes sont classés en cinq types distincts, décrivant différentes manifestations de l’interaction entre les systèmes cardiovasculaire et rénal.
1-Syndrome cardio-rénal de type 1 (SCR-1) :
Insuffisance cardiaque aiguë provoquant une réduction de la fonction rénale.
- Syndrome cardio-rénal de type 2 (SCR-2):
– Insuffisance cardiaque chronique entraînant une altération de la fonction rénale.
- Syndrome cardio-rénal de type 3 (SCR-3) :
– Insuffisance rénale aiguë induisant une défaillance cardiaque aiguë.
- Syndrome cardio-rénal de type 4 (SCR-4) :
– Insuffisance rénale chronique contribuant à l’aggravation de l’insuffisance cardiaque chronique.
- Syndrome cardio-rénal de type 5 (SCR-5) :
– Interaction entre le cœur et les reins dans le cadre de maladies systémiques (par exemple, le syndrome hépato-rénal, le syndrome néphrotique, etc.).
Chacun de ces syndromes peut présenter des variations dans sa gravité et sa présentation clinique, et leur prise en charge nécessite souvent une approche multidisciplinaire impliquant des cardiologues, des néphrologues et d’autres spécialistes de la santé.

Épidémiologie :
L’insuffisance rénale chronique (IRC) est un problème majeur de santé publique, prévu pour devenir la cinquième cause de décès mondiale d’ici 2040.

- En 2013, aux Etats Unis : 420 nouveaux cas par million d’habitants et par an.
- France :
- 166 patients par million d’habitants, et une augmentation annuelle de 2% des nouveaux cas.
- Nombre de cas traités : 82000, avec une augmentation annuelle de 3.5%.
- Europe : 924 par million d’habitants.
- Inde : 100,000 patients atteignent le stade terminal chaque année et 9000 intègrent un programme de traitement par dialyse et 60% arrêtent au bout de 3
- Plus de 80% des patients TRAITES vivent dans des pays à la population vieillissante et avec un large accès aux services de soins.
Dans les pays en croissance économique, patients dialysés en augmentation.
Les projections et les prédictions des changements dans la population suggèrent une élévation disproportionnée du nombre de patients en insuffisance rénale chronique terminale dans les pays en développement, tels la Chine, l’Inde et l’Afrique.
Au Maroc (registre MAGREDIAL)
- Nombre de cas d’IRCT traitée : 15 000 cas en 2014.
En 2018 : 30 000 cas ; les chiffres ont doublé en moins de 4 ans.
- Prévisions : augmentation progressive de la prévalence des patients en dialyse pour atteindre plus de 1000 par million d’habitants dans les 20 prochaines années
Hémodialyse
Principe :
L’hémodialyse est un traitement médical utilisé pour éliminer les déchets, l’excès de fluides et les substances indésirables du sang chez les personnes dont les reins ne fonctionnent plus. Voici le principe de fonctionnement de l’hémodialyse :
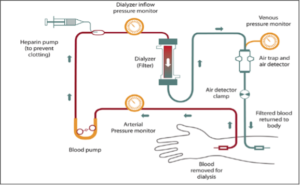
- Accès Vasculaire :
– Avant le début de la séance d’hémodialyse, un accès vasculaire doit être établi. Cela peut être réalisé à travers une fistule artério-veineuse, un pontage artério-veineux, une cathéter veineux central, ou un accès vasculaire temporaire.
- Circuit de Dialyse :
– Une fois que l’accès vasculaire est en place, le sang du patient est acheminé hors du corps par une ligne de sang vers la machine de dialyse. Dans la machine, le sang circule à travers un filtre spécial appelé le dialyseur ou le rein artificiel.
- Filtration du Sang:
– À l’intérieur du dialyseur, le sang du patient circule à travers de minuscules tubes semi-perméables. De l’autre côté de ces tubes, circule une solution appelée dialysat, qui contient une composition chimique similaire à celle du plasma sanguin mais sans les déchets métabolique
- Diffusion et Osmose :
– Pendant que le sang circule à travers les tubes du dialyseur, les déchets, les toxines et l’excès d’eau présents dans le sang diffusent à travers la paroi semi-perméable des tubes et entrent dans le dialysat.
– Ce processus utilise les principes de la diffusion (mouvement des substances d’une région de forte concentration vers une région de faible concentration) et de l’osmose (mouvement de l’eau à travers une membrane semi-perméable pour équilibrer les concentrations de solutés de part et d’autre de la membrane).
- Rétention des Éléments Essentiels :
– Contrairement aux déchets et aux toxines, les électrolytes et les nutriments essentiels contenus dans le sang ne passent pas à travers la membrane du dialyseur et sont donc préservés.
- Retour du Sang Purifié dans le Corps :
– Après que le sang a été filtré et nettoyé des déchets, il est renvoyé dans le corps du patient par une autre ligne de sang.
- Surveillance Médicale :
– Pendant toute la durée de la séance d’hémodialyse, le patient est surveillé de près par des professionnels de la santé pour s’assurer que le processus se déroule correctement et pour intervenir en cas de complications.
L’hémodialyse est généralement réalisée plusieurs fois par semaine, et chaque séance dure plusieurs heures, en fonction des besoins et de l’état de santé du patient. Ce traitement permet de maintenir l’équilibre chimique du sang et de soulager les symptômes associés à l’insuffisance rénale.
-Dialyse /Impact écologique :
Enfin, l’hémodialyse est l’une des activités de soin les plus polluantes. En effet, elle consomme des quantités très importantes d’eau potable et d’énergie. Elle génère aussi de grandes quantités de déchets. L’évaluation du bilan carbone de cette activité au CHU Ibn Rochd de Casablanca au Maroc a été réalisée durant l’année 2015 et a objectivée la génération de 2400 tonnes d’équivalents CO2 par an.